横浜市立大学附属市民総合医療センター生殖医療センター 末吉寿実鼓医師(大学院生)、同生殖医療センター 村瀬真理子診療教授、葉山智工准教授、藤田医科大学医科学研究センター 分子遺伝学研究部門 倉橋浩樹教授らの研究グループは、男性不妊症と精子染色体
*1異常の関係に着目し、無精子症
*2患者精子の染色体異常についての研究を行いました。無精子症患者精子の核型
*3解析を実施し、非閉塞性無精子症患者では形態良好な精子であっても、高い頻度で核型異常が起きている可能性があることを発見しました。今後、この技術を診療の中で組み合わせていくことで、妊娠率向上への貢献が期待されます。
本研究成果は、「PLOS One」に掲載されました(12月5日オンライン公開)。
研究成果のポイント
- 無精子症患者の精子は染色体異常を持つ頻度が高いことが知られており、欧米では着床前診断*4の適応となる。
- 過去の無精子症患者精子の染色体解析は一部の染色体についてのみ解析したものしかなく情報が不十分だったため、次世代シーケンサー*5を用いて全染色体を網羅した解析を行った。
- 臨床で使用する精子の染色体状態を反映するため、顕微鏡下で形態良好な精子のみを選別して解析したところ、非閉塞性無精子症患者の精子でのみ染色体異常を検出し、その頻度には個人差があった。
- この技術を使って精子の核型を調べることで、精子由来の胚染色体異常が起きるリスクを予想し、より着床前診断を必要とする無精子症患者カップルの選別に役立つ可能性がある。
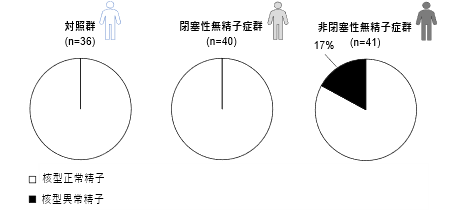
図1 各群における核型異常精子の割合 核型異常精子は非閉塞性無精子症群でのみ認められた
研究背景
一般的な女性は、臨床的に認められる妊娠の15.3%が流産に至り、その原因の多くは胚
*6の染色体異常によるものです。胚の染色体異常の5-10%では、精子の染色体異常が原因とされ、不妊男性の精子は、妊娠可能な男性よりも染色体異常の発生率が高いことが知られています。男性不妊の中でも、精液中に全く精子を認めない無精子症患者に対しては、手術で精巣から精子を採取して顕微授精を行う不妊治療法がありますが、この場合、一般的な顕微授精の場合に比べて流産率が高いと報告されています。よって、無精子症カップルにおいては、精子染色体異常が流産の原因の一つと考えられ、欧米では無精子症は着床前診断(胚の一部の細胞を採取し、その細胞に対して遺伝学的解析を行うことで、染色体などの遺伝情報を調べる方法)の適応の一つとなっています。
無精子症患者の精巣精子の染色体を解析した従来の報告には、少数の選択された染色体しか解析されていない、転座などの染色体構造異常が検出できない手法が使われていたこと、精子の形態が考慮されていない、という問題点がありました。また、無精子症の中でも、非閉塞性無精子症についての解析報告しかなく、閉塞性無精子症の精巣精子の染色体状態については分かっていませんでした。これらの既存研究のデメリットを克服するために、本研究では、非閉塞性無精子症患者と閉塞性無精子症患者の両方に対して、顕微操作と次世代シーケンサー(膨大な量のDNA分子の配列を短時間で読み取ることのできる装置)を組み合わせ、臨床使用可能な精巣精子の全染色体を解析することにより、より詳細な精子核型分析を行うことを目的にしました。
研究内容
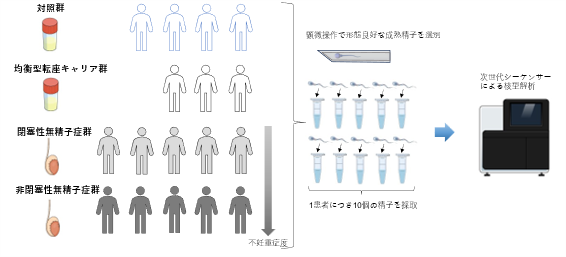
本研究では、不妊治療で使用後に廃棄される精子検体を用いて、非閉塞性無精子症患者、閉塞性無精子症患者精子の染色体を解析しました。比較のために、精液検査の基準を満たした対象群の精子も解析を行いました。また、解析方法の正確性を検証するために、均衡型転座
*7を持っている(キャリア)ために着床前診断を受けた、均衡型転座キャリア男性精子も解析しました。次世代シーケンサーを用いて個々の精子に対して核型解析を行い、核型正常精子と核型異常精子の数を比較しました(図2)。
その結果、非閉塞性無精子症群の精子に核型異常が認められたのに対し、対照群と閉塞性無精子症群では核型異常精子は確認されませんでした(図1)。非閉塞性無精子症群で検出された染色体異常には、染色体異数性(染色体の数の異常)と染色体構造異常(染色体の形の異常)の両方が含まれ、詳細な染色体解析結果を得ることに成功しました。また、非閉塞性無精子症患者の精子染色体異常の頻度には、個人差が認められました(表1)。
図2 研究デザイン
本研究には17名の患者が参加した:対照群(n=4)、均衡型転座キャリア群(n=3)、閉塞性無精子症群(n=5)、
非閉塞性無精子症群(n=5)、患者1名につき10個の精子を次世代シーケンサーで解析した
| 患者番号 |
末梢血核型 |
核型異常精子数/解析成功精子数 |
| 13 |
46,XY |
1/9 |
| 14 |
46,XY |
0/7 |
| 15 |
46,XY |
5/9 |
| 16 |
46,XY |
1/8 |
| 17 |
46,XY |
0/8 |
核型異常精子:1つ以上の染色体において染色体異常を持つ精子
表1 非閉塞性無精子症群の精子核型解析結果
非閉塞性無精子症患者のみで精子染色体異常を認め、その頻度には個人差を認めた
今後の展開
本研究では、次世代シーケンサーを用いて精巣精子の全染色体を解析することで、これまで検査されていなかった染色体異数性や構造異常を検出することができました。染色体異常は非閉塞性無精子症群にのみ認められ、染色体異常の頻度は患者間で異なっていました。非閉塞性無精子症群では、顕微鏡的選別を受けた精子においても染色体異常を認めたため、精子の染色体異常が顕微授精における受精率および妊娠率の低下の一因となっている可能性があります。
より大規模な検証は必要であるものの、単一精子核型解析は、男性由来の染色体異常のリスクを推定することで、着床前診断をより必要とする非閉塞性無精子症患者を特定するのに役立つ可能性があります。
研究費
本研究は、JSPS科研費(JP21K16732、22K07920、24K19727)の支援を受けて実施されました。
論文情報
タイトル: Single sperm karyotyping of testicular sperm in non-obstructive and obstructive azoospermia using next generation sequencing
著者:Sumiko Sueyoshi¶, Akifumi Ijuin¶, Hiroe Ueno¶, Ai Miyakoshi, Haru Hamada, Misaki Toda, Naoki Tsuchiya, Miki Tanoshima, Mayuko Kurumizaka, Marina Saito, Yuki Oike, Kazumi Takeshima, Teppei Takeshima, Shinnosuke Kuroda, Yasushi Yumura, Shin Saito, Ryoko Asano, Taichi Mizushima, Etsuko Miyagi, Hideya Sakakibara, Hiroki Kurahashi, Akira Yanagihara, Mariko Murase and Tomonari Hayama
¶These three authors contributed equally to this work.
掲載雑誌:PLOS One
DOI:
https://doi.org/10.1371/journal.pone.0338222
用語説明
*1 染色体:DNAを折りたたんだ構造体で細胞の核の中に存在する。ヒトは46本の染色体を持つ。
*2 無精子症:精液中に精子が全く存在しない状態。精巣で精子は作られているが精子の通り道で通過障害が起きている閉塞性無精子症と、精巣で精子が作られていない非閉塞性無精子症がある。
*3 核型:ある個体の細胞に含まれる染色体の数と構造のこと。
*4 着床前診断:胚の一部の細胞を採取し、その細胞に対して遺伝学的解析を行うことで、染色体などの遺伝情報を調べる方法。
*5 次世代シーケンサー:膨大な量のDNA分子の配列を短時間で読み取ることのできる装置。核型の解析や、遺伝子変異の検出に使用される。
*6 胚:受精卵が分割を始め、受精後8週の胚子期終了までの個体。
*7 均衡型転座:異なる2本の染色体の間で、染色体の一部が入れ替わっている(転座)が、遺伝子量には変化のない状態。均衡型転座を持っている人(キャリア)には症状はないが、転座を起こした染色体が精子や卵子には分配されるため、習慣流産の原因となることがある。